起立性調節障害とは?子ども・大人別の特徴

起立性調節障害(OD)は、思春期の中学生のおよそ1割にみられるとされており、小学生から成人まで幅広い年代で発症する可能性がある疾患です。
ただし、外見からは症状がわかりにくいため、周囲から「怠けているだけではないか」と誤解されることが少なくありません。
お子さまが体調不良を訴えている場合、まずは保護者の方がこの疾患について正しく理解し、安易に“サボり”や“怠け”と判断しない姿勢が非常に重要です。
子どもの起立性調節障害の特徴

起立性調節障害の子どもでは、午前と午後で症状の強さが大きく変化する日内変動が特徴的です。午前中は交感神経の働きが弱いため、体が活動状態に切り替わらず、めまいやふらつき、強い倦怠感が出やすくなります。時間が経過して午後になると副交感神経の活動が抑制され、交感神経が優位となり脳血流が改善するため、症状が軽減していきます。
ただし、夕方以降に元気になることで夜更かしが習慣化し、不眠症状や生活リズムの乱れが進行、翌朝さらに起きられなくなるという悪循環に陥るケースが多く見られます。
実際、当事者を対象とした朝以外の症状に関する実態調査(n=106)では、「朝以外で症状がもっともつらい場面」として下記が挙げられています。
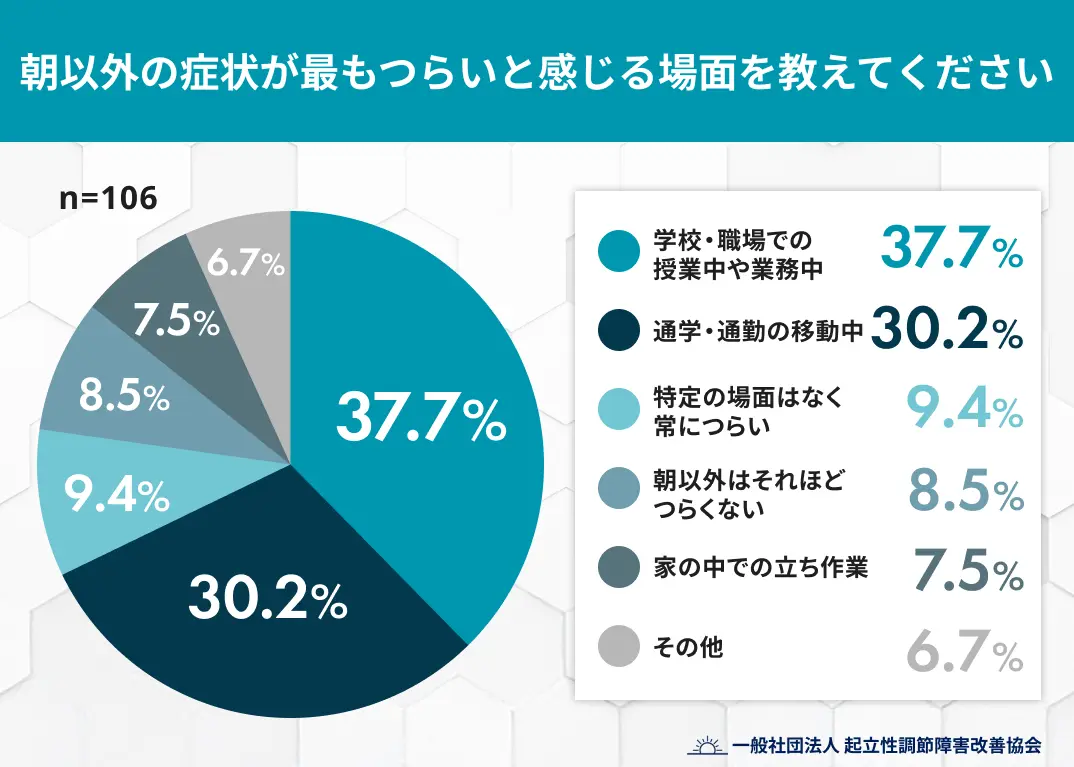
引用元:起立性調節障害は“朝起きられない”だけじゃない―当事者の9割以上が朝以外の「つらさ」を実感
このように、起立性調節障害は「朝だけの問題」ではなく、日中の学校生活や移動中にも負担が続いているケースが多く見られます。
これらの状態が続くと「睡眠相後退症候群」を併発し、症状が慢性化・重症化する恐れがあるため、該当する症状がある場合には早期の医療機関受診が推奨されます。
【関連記事】起立性調節障害とは?
- 起立性調節障害とは?子ども・大人別の特徴
- 起立性調節障害の原因とは?発症期間や発症しやすい人の特徴も解説
- 起立性調節障害はストレスが原因?軽減させる方法とは?
- 起立性調節障害の症状を小中高生別に解説|重症・中等症・軽症の事例
- 起立性調節障害の6つの種類とその特徴とは?
- 起立性調節障害は生まれつき?親からの遺伝確率とは?
- 起立性調節障害のセルフチェックリスト(子ども)|すぐにできる診断テスト
- 起立性調節障害の診断方法を年代別に解説|受診すべき診療科も紹介
- 起立性調節障害の血圧数値はどれくらい?測定方法なども紹介
- 起立性調節障害の重症での入院基準は?入院中の治療や期間を紹介
- 起立性調節障害が「難病指定」されない理由|今後指定される可能性について解説
- 新起立試験の手順|起立試験との違い・保険点数・シェロングテストとは
- 起立性調節障害の子どもはどうして遊びには行けるの?
- 小学生でも起立性調節障害になる?原因や主な症状とは
- 中学生の起立性調節障害|治療法・原因・症状を解説
- 高校生の起立性調節障害。原因・症状・うつ病との違いとは
- 大学生でも起立性調節障害を発症します|主な症状や原因を解説
大人の起立性調節障害の特徴

大人の起立性調節障害は、基本的に子どもと同じように、起立時や起床時のめまい、ふらつき、起床困難、腹痛、吐き気など多様な症状を呈します。
子どもでは症状があっても義務教育の枠組みの中で進学が可能であり、高校以降も通信制や定時制などの選択肢を活用すれば学業継続は比較的容易です。
しかし、大人の場合は仕事や家庭への影響が顕著で、就業の継続が困難になる、家族関係に不和が生じるなど、社会生活全般に深刻な影響を及ぼします。
このような状況がストレスとなり、自律神経の不安定さをさらに助長して症状を悪化させることもあるため、適切な診断と早期の対応が不可欠です。
起立性調節障害の治療法
起立性調節障害の治し方には、大きく分けて「薬物療法」と「非薬物療法」があります。

現時点で、起立性調節障害を確実に治す「特効薬」は存在しません。血圧を上げる薬を処方するケースも見られますが、これは症状の緩和を目的としたものであり、病気の根本的な改善にはつながりにくいのが現状です。
そのため、下記のような副作用が少ない「非薬物療法」で対処してくことをお勧めしています。
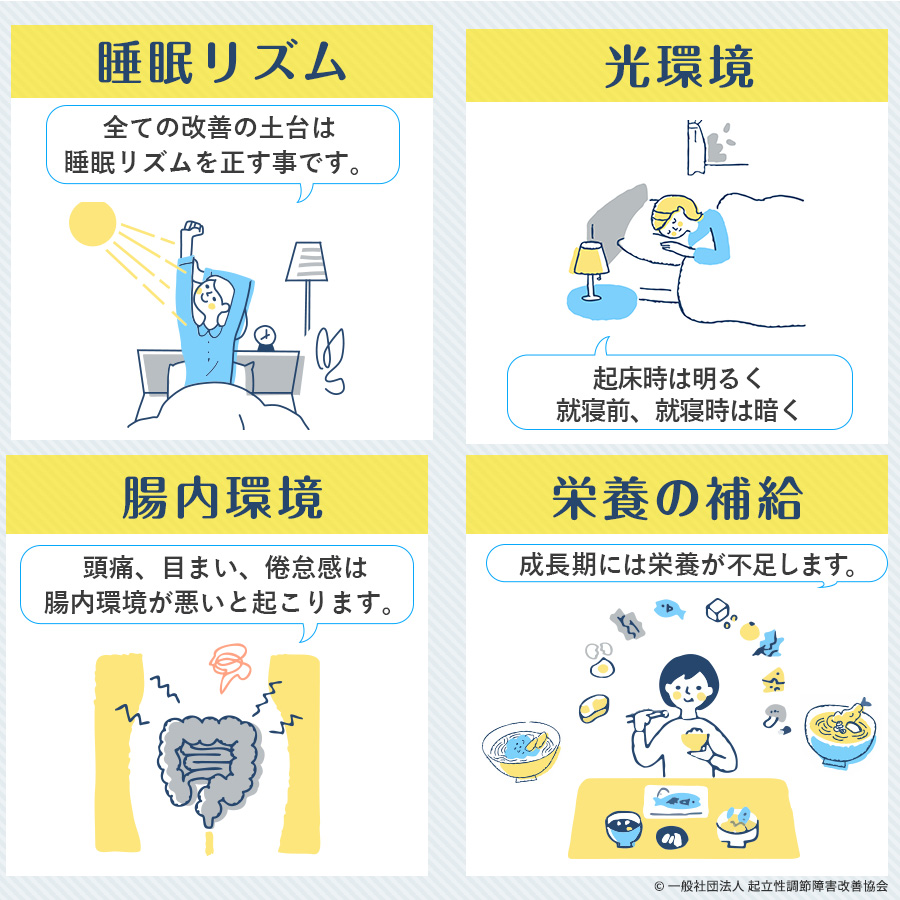
非薬物療法には、主に4つが挙げられます。
- 睡眠リズムを整える
- 光環境を整える
- 腸内環境を整える
- 足りない栄養の補給
なお、それぞれの治療法はこちらの動画で詳細に解説していますので、ぜひご覧ください。
睡眠リズムを整える
起立性調節障害の子どもは、自律神経の乱れから「夜眠れず、朝起きられない」という昼夜逆転の傾向に陥りやすいのが特徴です。まずは、寝る時間よりも「起きる時間」を一定にすることから始めましょう。
- 一定の時間に体を起こす: 無理に立ち上がらなくても良いので、まずは上半身を起こす、あるいはカーテンを開ける習慣をつけます。
- 昼寝のルール化: 日中の強い眠気がある場合は、15〜30分程度の短時間に留め、夕方以降の仮眠は避けるようにします。
- 寝る前のルーティン: 就寝1〜2時間前に入浴を済ませ、体温が下がるタイミングで入眠を促すのが効果的です。
光環境を整える
光は体内時計をリセットし、自律神経の切り替えを促す強力なスイッチです。
- 朝の光を浴びる: 目覚めたらすぐに日光を浴びることで、セロトニンの分泌を促し、夜間のメラトニン(睡眠ホルモン)合成を助けます。
- 夜間のブルーライトカット: 就寝1時間前からはスマホやPCの使用を控えましょう。画面の強い光は脳を覚醒させ、入眠を妨げます。
- 照明の工夫: 夕食後からはリビングの照明を暖色系の暗めに設定するなど、体が夜を感じられる環境作りが推奨されます。
腸内環境を整える
「脳腸相関」と言われるように、腸の状態は自律神経やメンタルヘルスと密接に関わっています。
- 善玉菌の摂取: 発酵食品(納豆、味噌、ヨーグルトなど)を積極的に摂り、腸内の善玉菌を増やします。
- 食物繊維の活用: 野菜や海藻類に含まれる食物繊維は、善玉菌の餌となり腸内環境を整えます。
- 規則正しい排便: 朝食を摂ることで腸を刺激し、排便のリズムを作ることも、自律神経を安定させる一つの手助けになります。
足りない栄養の補給
起立性調節障害の症状は、特定の栄養素が不足することで悪化するケースが多く見られます。
- 水分と塩分の摂取: ODの基本治療として、循環血漿量を増やすために1日1.5〜2リットルの水分と、やや多めの塩分摂取が推奨されます。
- タンパク質と鉄分: 血液の材料となるタンパク質や、酸素を運ぶ鉄分が不足すると、立ちくらみや倦怠感が強まります。特に成長期の女性は意識的な補給が必要です。
- 血糖値の安定: 精製された砂糖(甘いお菓子やジュース)の摂りすぎは、血糖値の急激な変動を招き、自律神経を乱す原因になります。未精製の穀物やバランスの良い食事を心がけましょう。
このように、日常生活での多角的なアプローチが改善への近道となります。しかし、「具体的に何から始めればいいか分からない」「わが子に合う方法を体系的に実践したい」という方も多いはずです。
弊協会では、これらの要素を網羅し、ご自宅で取り組めるプログラムを提供しています。
実際にこの『起立性改善プログラム』を実践し、変化を実感された親御様のインタビューをこちらでご紹介します。
お子様の学年や症状の現れ方はご家庭によってさまざまです。
他にも、同じように悩みながらもこのメソッドを通じて日常を取り戻されたご家族の声を下記のページで詳しくご紹介していますので、ぜひ参考にされてください。
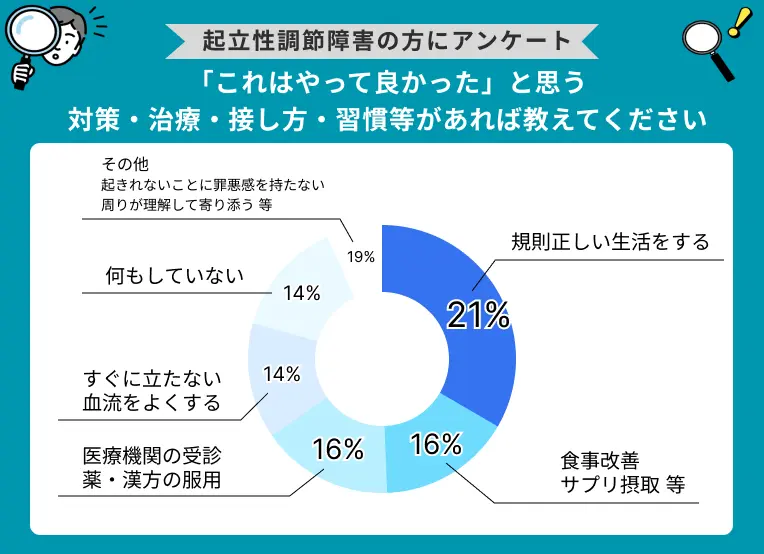
起立性調節障害の治療法に関するアンケート
過去、起立性調節障害を患っていた方、その保護者(計37名)に治療方法等に関するアンケートを実施しました。起立性調節障害の治療をしていく上で、参考にしていただけると幸いです。
親としてどのように接しましたか?

「これはやって良かった」と思う対策・治療・接し方・習慣はありますか?
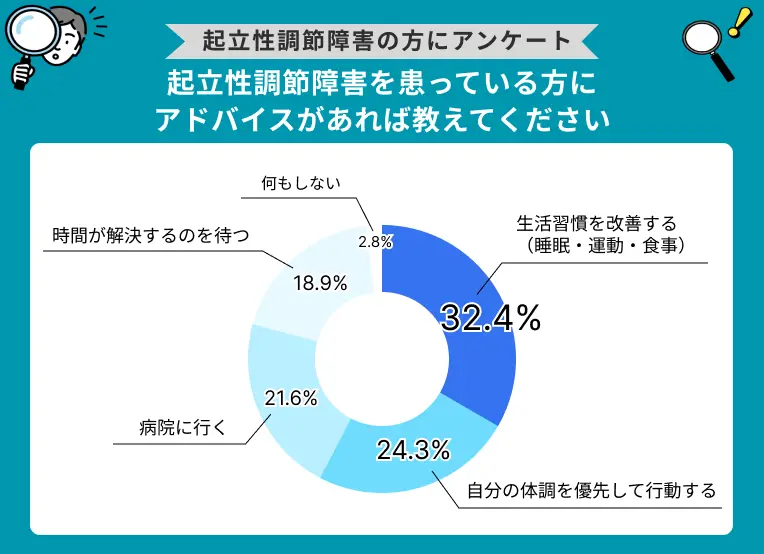
起立性調節障害を患っている方にアドバイスがあれば教えてください
なお、下記記事では「起立性調節障害の治し方」を詳細に解説していますので、ぜひ参考にされてください。
起立性調節障害はいつ頃発症しやすいのか

起立性調節障害は、小学校高学年から中学生にかけて多く発症する病気で、心身の成長期である「思春期」とタイミングが重なります。
この時期は身体や心の変化が急速に進み、自律神経の働きも不安定になりやすいため、交感神経と副交感神経のバランスが乱れ、症状が出やすくなるのです。
統計的には、小学生で約5%、中学生で約10%の発症率とされ、とくに中学1年生から3年生の間がもっとも発症しやすい時期です。
発症後、1年以内に約半数、2〜3年で約8割が自然回復するとされていますが、重症の場合は成人期まで症状が続くこともあるため、注意が必要です。
起立性調節障害の原因・発症しやすい人の特徴
起立性調節障害(OD)は、自律神経系である交感神経と副交感神経のバランスが乱れることで、めまい、ふらつき、頭痛、倦怠感など多様な症状を引き起こす病気です。
この自律神経の乱れは、ストレスや生活習慣の乱れ、さらには体質や遺伝的な要因など、複数の要素が絡み合って発症します。
ここでは、起立性調節障害の原因・発症しやすい人の特徴を詳しく解説します。
遺伝的要素や体質
研究によると、起立性調節障害の方の約半数に遺伝的な関与があるとされています。親や兄弟姉妹に同じような症状を経験した方がいる場合、本人も発症するリスクが高いと考えられます。
また、自律神経の働きには個人差があり、もともと血圧が低めだったり、朝の目覚めが悪かったりする体質の方は、立ちくらみやふらつきが出やすい傾向にあります。
水分・塩分摂取不足
水分と塩分は血圧を維持するうえで欠かせない要素です。不足すると血流量が減り、特に立ち上がったときに脳への血流が一時的に不足し、立ちくらみやめまいといった症状が出やすくなります。
特に、汗をかく季節や運動量が多い日は、こまめな水分・塩分補給が必要です。ただし、心臓病や腎臓病などの基礎疾患がある場合は、医師の指導に従い摂取量を調整してください。
下半身の筋力低下
下半身の筋肉は、立ったときに足にたまった血液を心臓に押し戻すポンプの役割を果たします。筋力が不足すると、このポンプ機能が弱まり、血流が滞りやすくなり、めまいやふらつきといった症状が強く出る場合があります。
成長期の子どもや、運動習慣が少ない方は、軽いストレッチやウォーキングなどで下肢の筋力を維持・強化することが予防につながります。
精神的なストレス
起立性調節障害は、精神的なストレスとも深く関係しています。特に、責任感が強い人やまじめで頑張りすぎてしまうタイプの方は、ストレスを溜め込みやすく、自律神経が乱れやすくなります。
学校生活の悩みや人間関係、家庭内のトラブルなど、日常の小さなストレスが積み重なって症状を悪化させることも少なくありません。心身を休める時間を意識的に確保することが重要です。
生活リズムの乱れ
生活リズムの乱れは、自律神経のバランスを崩す大きな要因のひとつです。
具体的には、栄養バランスの偏った食事、食事時間の不規則さ、間食のしすぎ、運動不足、夜更かしや睡眠不足などが挙げられます。これらが積み重なることで、自律神経の働きが不安定になり、起立性調節障害を引き起こすリスクが高まります。
近年は、スマートフォンの長時間利用も生活リズムの乱れに関わる要因として指摘されています。
中高生の保護者を対象とした調査(n=191)では、「スマホ使用時間が増えてから体調や集中力に変化を感じる」と回答した割合が6割以上にのぼりました(「少し感じる:54.5%」「感じる:12.0%」)。
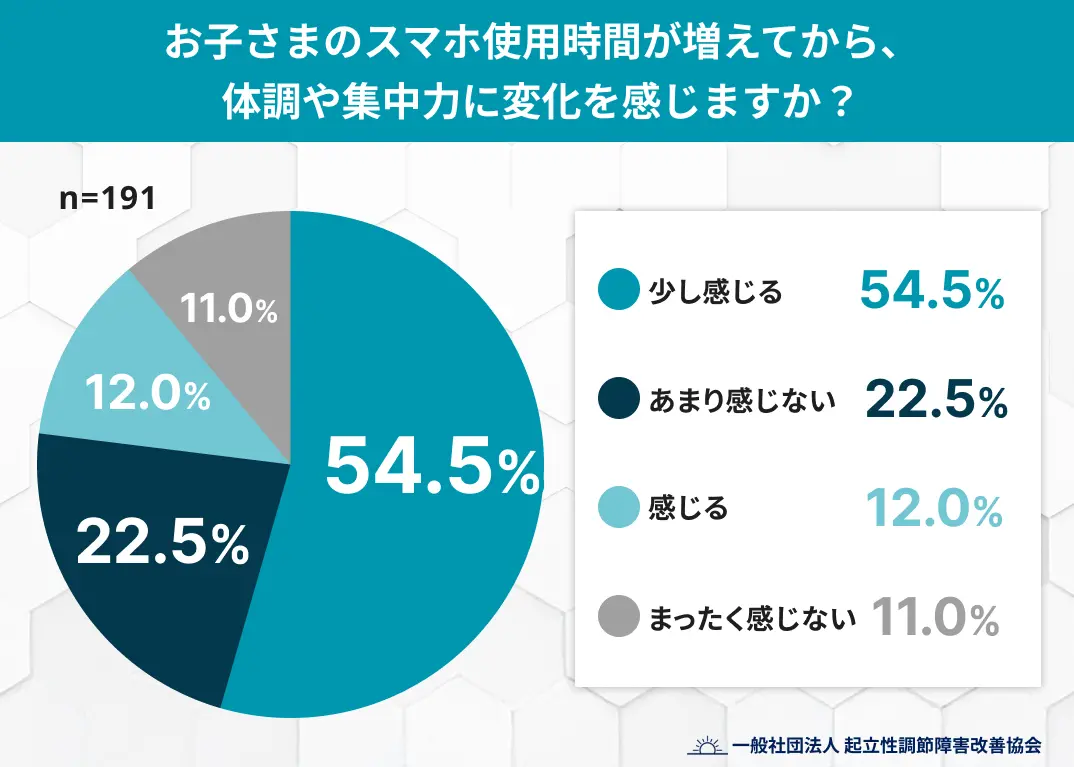
引用元:秋の“夜スマホ”が子どもの朝を奪う?約6割の家庭で「朝起きづらい」「集中できない」傾向
特に夜間のスマホ利用は、睡眠不足や体内時計のズレを招きやすいため、使用時間や使う時間帯を見直すことも重要です。
下記記事では「起立性調節障害の原因」について、さらに詳細に解説していますので、ぜひ参考にされてください。

起立性調節障害の症状
起立性調節障害とは、自律神経の調節がうまくいかなくなると引き起こる病気です。
自律神経には体を活動させるための「交感神経」と、体を休ませるための「副交感神経」の2種類があります。これらのバランスが崩れることで血液循環に問題が生じ、さまざまな症状を引き起こします。
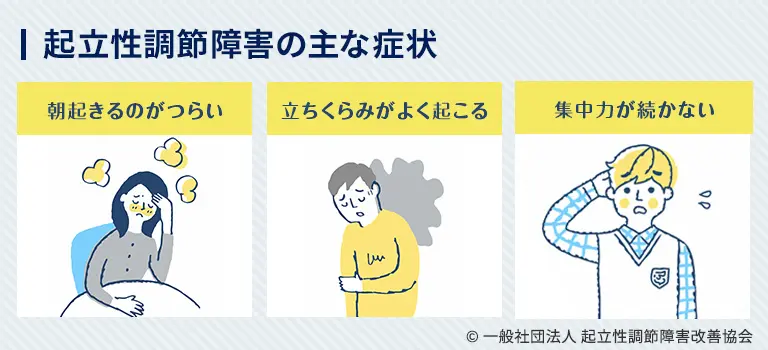
起立性調節障害の主な症状は下記のとおりです。
- 寝つきが悪い
- 朝起きるのがつらい
- 倦怠感がある
- 食が細くなる
- 立っていると気分が悪い
- 立ちくらみがよく起こる
- イライラしやすい
- 集中力が続かない
- 動悸や息切れがする
- 失神発作を起こす
- 乗り物酔いをする
- 風邪をひいていないのに発熱する
- 顔色が優れない、青白い
- ストレスを感じると気分が悪くなる
このように、起立性調節障害にはさまざまな症状があります。複数項に当てはまり、他の病気の疑いがない場合は起立性調節障害の可能性が高いでしょう。
初期症状
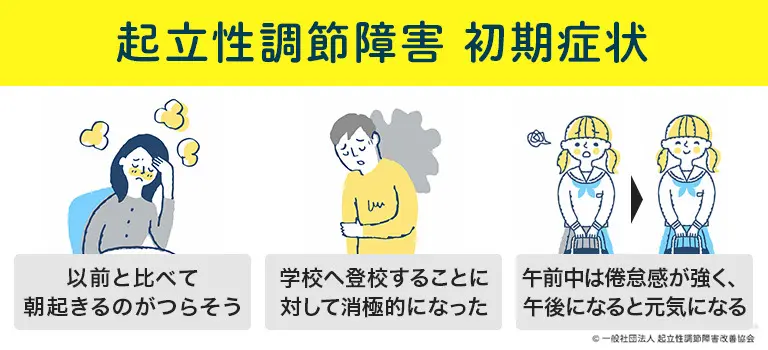
前述のとおり、起立性調節障害(OD)は小学校高学年から中学生にかけて特によくみられる病気です。発症のサインとして、次のような症状や行動が見られることがあります。
- 以前と比べて朝起きるのがつらそう
- 学校へ登校することに対して消極的になった
- 午前中は倦怠感が強く、午後になると元気になる
起立性調節障害の初期症状は非常にささいで見過ごされやすいのが特徴です。周囲からは「怠けているのではないか」と誤解されるケースも多く、早期に気づくことが難しい病気といえます。
また、「心身ともに健康そうに見える子どもでも発症する可能性がある」という点を、保護者の方は意識しておく必要があります。
小学校高学年から中学生という思春期の時期は、心身の成長が急速に進むタイミングでもあり、ストレスや生活リズムの乱れが症状を引き起こしやすくなります。そのため、ご家庭では日常の様子を丁寧に観察し、気になる兆候があれば早めに小児科や専門医を受診することが大切です。
さらに、親からの過度なプレッシャーやストレスが、起立性調節障害の発症や症状の悪化につながるケースもあります。本人が抱えているストレスに寄り添い、無理のないサポート体制を整えることが回復への第一歩です。
小学生・中学生・高校生・大人別の症状
起立性調節障害(OD)は、年齢や成長段階によって現れやすい症状や傾向が異なるのが特徴です。
ここでは、小学生・中学生・高校生・大人の4つの年代別に、起立性調節障害の症状と注意点を詳しく解説します。

小学生の症状
小学生に多く見られるのは、身体的な症状です。
夜になかなか寝つけなかったり、朝なかなか起きられなかったり、午前中の強い倦怠感が続くといったサインが現れます。特に小学校高学年になると、心身ともに急速な変化が起こるため、自律神経のバランスが乱れやすくなります。
- 朝は頭痛や腹痛を訴える
- 立ちくらみやふらつきが頻繁に起こる
- 午前中は集中できないが、午後になると元気になる
こうした兆候が見られたら、「怠けているだけ」と決めつけず、丁寧に観察することが重要です。
中学生の症状
中学生になると、身体的な症状に加えて精神面の変化が強く表れます。
ホルモンバランスの変化や人間関係の悩みなど、思春期特有のストレスが加わることで、症状が複雑になりやすい時期です。
- 気分が落ち込みやすい、自己肯定感が下がる
- ちょっとしたことでイライラする
- 親や先生とのコミュニケーションがうまくいかない
この時期は「ただの反抗期」と誤解されがちですが、親子のすれ違いや周囲の理解不足が症状を悪化させる原因になることもあります。心身の変化を冷静に受け止め、適切にサポートすることが大切です。
高校生の症状
高校生になると、義務教育ではないというプレッシャーから「不登校」という形を取るケースは中学生に比べると少ない傾向にあります。しかし、その分「無理をして登校し、教室で人知れず苦しんでいる」お子さんが多いのが実情です。
大学受験や進路への不安が重なり、精神的なストレスから症状が悪化しやすいのもこの時期の特徴です。
- 午前中の授業で強い眠気や倦怠感を感じる
- 集中力が続かず、学習の遅れが目立つ
- 午前中は保健室で休むことが多い
子どもの「朝起きられない」症状は氷山の一角。日中も続く多彩な症状
親御さんが最も目にするのは「朝起きられない」姿ですが、お子さんの苦しみは布団を出た後も続いています。弊協会の調査(n=349)によると、「朝起きられない」以外にも、多くの当事者が複数の症状に悩まされていることが分かっています。
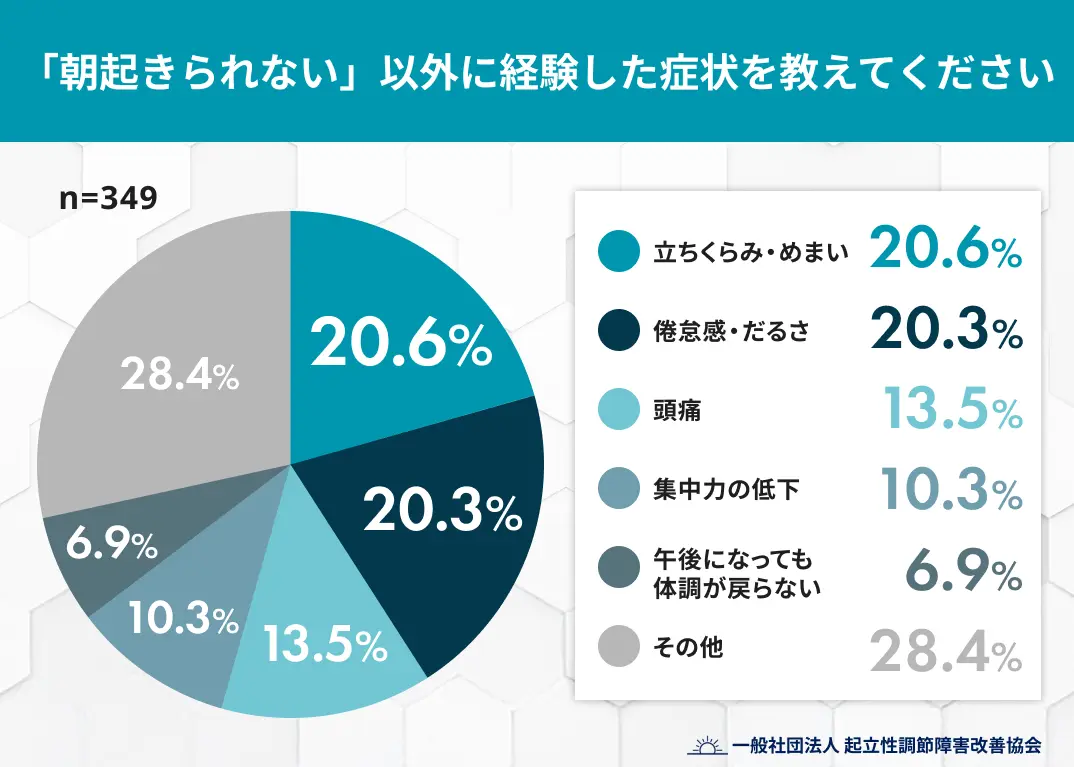
引用元:起立性調節障害は“朝起きられない”だけじゃない―当事者の9割以上が朝以外の「つらさ」を実感
注目すべきは、立ちくらみや倦怠感だけでなく、頭痛や集中力の低下を訴える子も多いという点です。
お子さんが昼過ぎに起きてきて、スマホを見たりテレビを観たりしていると、親としては「元気になったのかな?」と思いがちです。しかし、実はその裏で「抜けない体のだるさ」や「割れるような頭痛」と戦っているケースが少なくありません。
「その他(28.4%)」の割合が高いことからも分かる通り、症状の出方は一人ひとり違います。「朝だけ頑張ればいい」という短距離走ではなく、一日中、不安定な体調をコントロールしながら過ごす長距離走のようなしんどさを、お子さんは抱えているのです。
大人の症状
起立性調節障害は大人でも発症する病気です。社会人の場合は、日常生活や仕事のプレッシャーによって症状が目立ちやすく、周囲からの理解を得にくいことも少なくありません。
- 仕事を始める時間になると気分が重くなる
- 午前中は頭が働かず、集中力が続かない
- 遅刻や欠勤が増える
- 日によって体調の波が大きい
このような症状が続く場合は、「疲れているだけ」と自己判断せず、医療機関で診断を受けることが重要です。早期に適切なケアを受けることで、生活の質を大きく改善できるケースもあります。

起立性調節障害の重症・中等症・軽症の例
起立性調節障害(OD)は、症状の程度によって軽症・中等症・重症に分けられます。
症状の重さによって、生活への影響や対応方法が大きく異なるため、お子さんの状態を正しく見極めることが重要です。ここでは、それぞれの特徴を詳しく解説します。
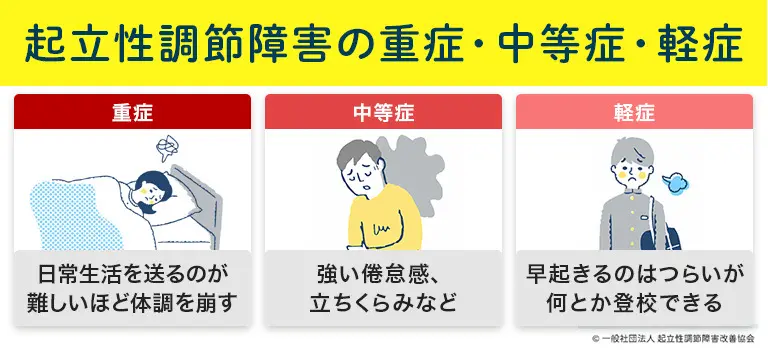
軽症
軽症では、「朝起きるのはつらいけれど、何とか頑張って登校できる」という状態が多く見られます。午前中は強い倦怠感や立ちくらみを感じつつも、午後には症状が落ち着き、学業や部活動を普通にこなせる場合もあります。
ただし、登校できているからといって安心はできません。朝のめまいや立ちくらみを頻繁に訴える場合は、起立性調節障害の可能性を考え、早めに医療機関での診断を受けることが大切です。
中等症
中等症では、強い倦怠感や頻繁な立ちくらみが目立ちます。朝は起きるのがつらく、登校の準備が間に合わず遅刻を繰り返すことも多く見られます。
しかし、この段階では周囲から「サボり癖がある」「学校が嫌いなのだろう」と誤解されやすいのが現実です。
適切な理解やサポートがないまま我慢を続けることで、症状が悪化して重症化に進むリスクもあるため、早めの医療相談が推奨されます。
重症
重症の場合、日常生活そのものが大きく制限されるレベルにまで症状が進んでいます。
朝は起き上がることすら難しく、学校にはほとんど通えない、いわゆる不登校状態に陥るケースも少なくありません。倦怠感や立ちくらみ、頭痛、吐き気などが強く出て、家庭内での生活も困難になることがあります。
さらに、重症化した起立性調節障害はうつ病との鑑別が難しいという特徴があります。うつ病は脳内で情報を伝達する神経伝達物質のバランスが崩れている状態であり、起立性調節障害とは原因も治療法も異なります。
そのため、「子どもだからODだろう」と自己判断せず、専門医による正確な診断を受けることが非常に重要です。
症状が長引くことによる影響や合併症
起立性調節障害(OD)では、不登校、集中力の低下、睡眠障害、発達障害といった合併症がみられることがあります。これにより、学校での成績が下がったり、学校以外の場面でも行動が消極的になったりするケースも少なくありません。

また、小学校高学年から高校生にかけての成長期に症状が長引く場合、うつ病を併発するリスクもあります。発症率は全体の約1割とされ、10人に1人はうつ症状が見られる計算です。
さらに、思春期以降の女子では、生理不順やPMS(月経前症候群)を併発するケースもあり、心身ともに負担の大きい時期を過ごすことになります。
起立性調節障害の4つのタイプ
起立性調節障害(OD)には、医学的に4つのタイプが確認されています。
タイプによって現れる症状や対応の仕方が異なるため、お子さんがどのタイプに当てはまるのかを把握することが、正しい治療やサポートの第一歩になります。
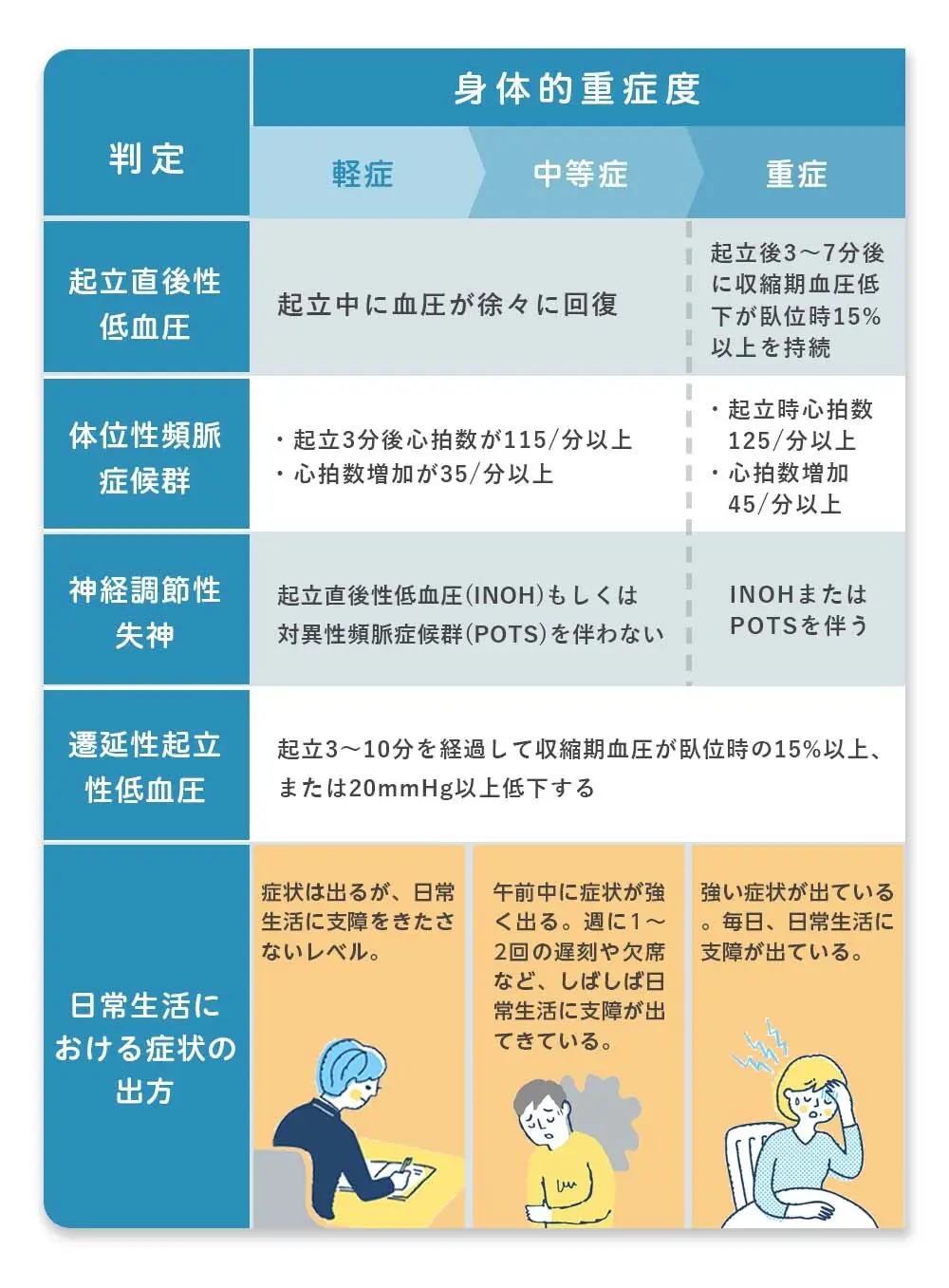
起立直後性低血圧(きりつちょくごせいていけつあつ)
起立直後性低血圧は、立ち上がった直後に血圧が急激に低下するタイプです。立ちくらみや視界が暗くなる、ひどい場合には失神してしまうケースもあります。
このタイプは、横になった状態と比べて上(収縮期)血圧が20mmHg以上、下(拡張期)血圧が10mmHg以上低下した場合に診断されます。
「朝起きてすぐ動けない」「立ち上がるとふらつく」という症状が繰り返される場合は、このタイプの可能性があります。
体位性頻脈症候群(たいいせいひんみゃくしょうこうぐん)
体位性頻脈症候群は、立位を維持すると心拍数が異常に上昇し、動悸、息切れ、めまい、ふらつき、頭痛などを伴うタイプです。特に朝の時間帯や疲労時に症状が強く出ることが多く、日常生活に大きな支障をきたす場合もあります。
放置すると、登校や仕事が困難になったり、外出を控えるようになったりと、生活の質(QOL)が著しく低下することもあるため、早めの診断と適切な治療が必要です。
神経調節性失神(しんけいちょうせつせいしっしん)
神経調節性失神は、脳への血流をコントロールする神経がうまく働かないことで、起立後に血圧が急低下し失神するタイプです。立っている状態が続いたときだけでなく、食後や排尿時、長時間の立位など、特定のシーンで症状が起こることもあります。
失神を伴うため、転倒によるケガのリスクも高く、周囲が症状を正しく理解して安全を確保することが大切です。
遷延性起立性低血圧(せんえんせいきりつせいていけつあつ)
遷延性起立性低血圧は、立ち上がった直後は血圧が安定しているものの、数分後から徐々に血圧が低下していくタイプです。このタイプでは、症状が徐々に悪化し、ふらつきや気分不良が強くなり、場合によっては失神に至ることもあります。
診断基準としては、収縮期血圧が15%以上低下した場合に診断されます。症状が見過ごされやすいタイプでもあるため、「立っていると徐々に気分が悪くなる」という場合は早めに医師に相談しましょう。
起立性調節障害の診断方法・受診の目安
起立性調節障害の診断方法・受診の目安について、詳しく解説していきます。
受診を考えるきっかけになりやすいサイン
起立性調節障害では、症状があっても「様子を見よう」と考え、受診が遅れてしまうケースも少なくありません。
下記のような状態が続いている場合は、起立性調節障害の可能性もあるため、早めに医療機関への相談を検討しましょう。
- 朝起きられない状態が続いている
- 午前中の体調不良が強く、学校や仕事に支障が出ている
- 立ちくらみやめまい、強い倦怠感が繰り返し起こる
- 午後になると体調が改善するなど日内変動がある
- 遅刻や欠席が増えてきている
実際、起立性調節障害の子どもを持つ保護者を対象とした調査(n=126)では、下記が受診を考える主なきっかけとして挙げられました。
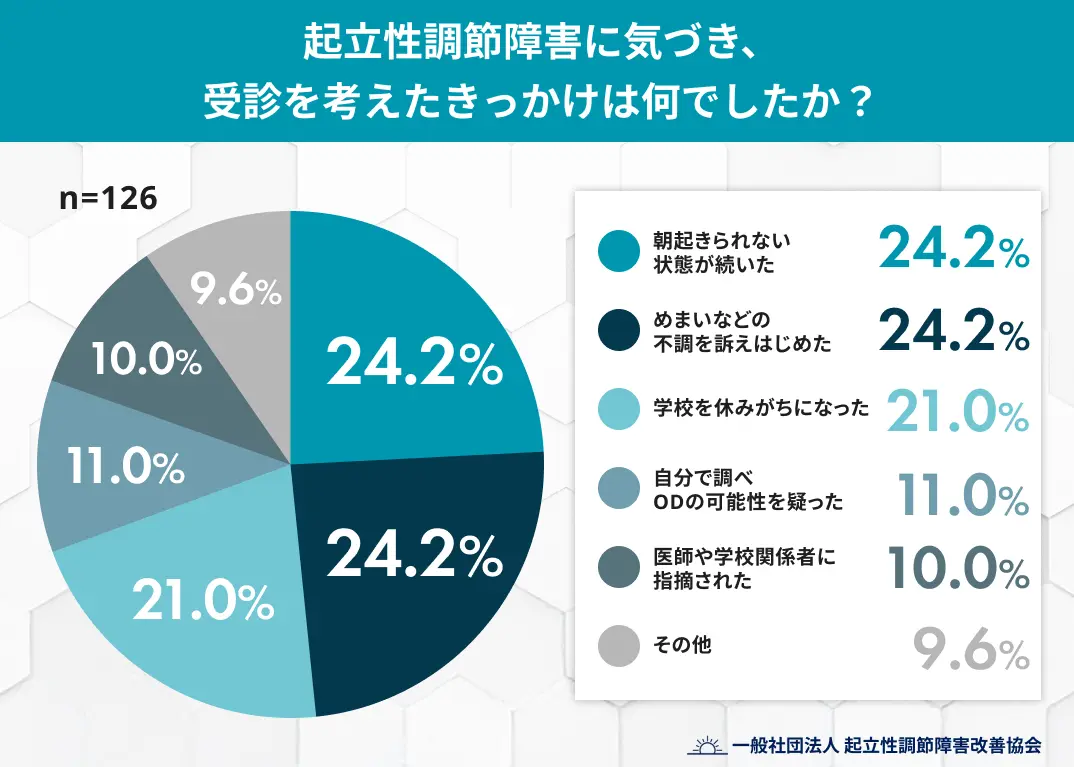
引用元:起立性調節障害、気づく前に「叱ってしまった」保護者は約7割
このように、「生活に影響が出始めているサイン」は受診の重要な目安になります。無理に様子を見続けるのではなく、早めに小児科や専門医へ相談することが大切です。
セルフチェックで確認できるポイント
起立性調節障害かどうかを判断するための第一歩として、セルフチェックを活用する方法があります。
チェックでは、立ちくらみやめまいの有無、午前中の体調不良、倦怠感、頭痛、食欲不振など、日常的に見られる症状を確認します。複数の項目に当てはまる場合は、起立性調節障害の可能性が考えられます。
ただし、セルフチェックはあくまで目安であり、確定診断を行うものではありません。気になる症状がある場合は、結果にかかわらず医療機関での相談を検討しましょう。
診断で確認される主な症状と問診内容
医療機関では、まず問診を通して症状の詳細や生活状況を確認します。
具体的には、立ちくらみやふらつきの有無、午前中の体調不良、倦怠感、頭痛、動悸、食欲不振、腹痛、乗り物酔いのしやすさなどがチェックされます。また、生活リズムや睡眠状況、学校や仕事への影響なども重要な判断材料となります。
これらの情報をもとに、起立性調節障害の可能性や重症度を総合的に評価し、必要に応じて検査へと進みます。
新起立試験とは(検査の流れ)
起立性調節障害の診断では、「新起立試験」と呼ばれる検査が行われることがあります。
この検査では、横になった状態から立ち上がった際の血圧や脈拍の変化を測定し、自律神経の働きを評価します。体位変換によってどのように数値が変化するかを確認することで、起立性調節障害のタイプ(起立直後性低血圧、体位性頻脈症候群など)を判別することが可能です。
検査結果によっては、起立性調節障害以外の疾患が疑われる場合もあるため、正確な診断のために重要な検査とされています。
下記記事では、「起立性調節障害の診断基準を年代別」に解説していますので、ぜひ参考にされてください。
【関連記事】起立性調節障害の治し方
- 起立性調節障害の治し方・親ができること・治った方の事例を解説
- 起立性調節障害を改善するためには乳酸菌が重要-期待できる効果を解説
- 起立性調節障害における「光療法」効果や仕組みを解説
- セロトニン・ストレス・起立性調節障害の関係|セロトニンの分泌方法を解説
- 今すぐ実践できる運動療法|起立性調節障害
- 自宅でできる栄養療法!起立性調節障害にオススメの食べ物などを紹介
- 起立性調節障害に効果的な食べ物(栄養素)とは?1日の摂取量や控えたい食べ物を解説
- 起立性調節障害はプロテイン(タンパク質)で症状が改善されるの?
- 起立性調節障害はサプリで症状が改善されるの?
- 起立性調節障害における硬膜外酸素注入療法とは?期待できる効果を解説
【関連記事】起立性調節障害と他の病気の違い・関連性
起立性調節障害が治った人の声
起立性調節障害が治った人の声をご紹介しています。治療方法は十人十色なので、色んな方の体験談をぜひご参考にされてください。

【関連記事】起立性調節障害は治る?治らない?
起立性調節障害の体験談
起立性調節障害は症状や経過が人によって異なるため、多くの体験談を知ることがみなさんの治療の糸口になるやもしれません。
下記記事では他の体験談についてよくまとめられています。ぜひ参考にしてみてください。



起立性調節障害に関してよくある質問
ここからは起立性調節障害に関してよくある質問を紹介します。
起立性調節障害はどうして遊びにはいけるの?
起立性調節障害(OD)の子どもが放課後や夕方になると元気に遊びに行ける理由は、症状に日内変動があるためです。午前中は交感神経が十分に働かず、倦怠感やめまい、頭痛などの症状が出やすい一方で、時間の経過とともに交感神経が活性化し、午後から夕方にかけて体調が改善していきます。
そのため、「午前中は体調不良で学校を休んでいるのに、午後は外で元気に遊んでいる」という状況が見られることがあり、周囲から「サボっているのでは?」と誤解されやすいのです。
しかし、午後に元気があるからといって問題がないとは限りません。症状が繰り返し見られる場合や日常生活に支障が出ている場合は、早めに医療機関を受診し、適切な診断とサポートを受けることが大切です。
起立性調節障害は何歳ぐらいに多い?
起立性調節障害(OD)は、特に小学校高学年から中学生にかけて発症しやすい病気です。成長期に急激な身体の変化が起こることで、自律神経のバランスが乱れ、症状が現れると考えられています。
ただし、発症の可能性はこの時期に限られるわけではありません。高校生や大人になってから発症するケースも少なくないため、幼少期だけの病気だと誤解しないことが大切です。
起立性調節障害は何人に1人発症する?
日本小児科学会の報告によると、特に発症しやすい小学生・中学生では、軽症例も含めると10人に1人の割合で起立性調節障害(OD)を発症するとされています。各学年あたりでみると、約12万人の子どもが起立性調節障害を抱えている計算になります。
このうち、日常生活に大きな支障をきたす重症例は全体の約1%とされ、人数にすると約7万人が該当すると推定されています。
ただし、起立性調節障害は症状の出方に個人差が非常に大きい病気です。そのため、複数の調査報告で発症率が示されていますが、実際の数値には幅がある点を理解しておくことが大切です。
起立性調節障害は放置するとどうなる?
起立性調節障害(OD)は、基本的には時間の経過とともに自然に軽快していくことが多い疾患とされています。しかし、中には症状を放置した結果、重症化してしまう子どもが全体の約1%程度存在します。
重症化すると、朝の起床が極めて困難になり、通学や通勤など日常生活に大きな支障をきたすケースもあります。この段階になると、セルフケアだけでの改善は難しく、医療機関での薬物療法を含めた適切な治療が必要になることも少なくありません。
起立性調節障害はストレスが原因?
起立性調節障害(OD)はストレスが直接の原因で発症する病気ではなく、身体の急激な成長や発達に伴って起こる身体的な疾患です。
ただし、強いストレスがかかると自律神経のバランスが崩れ、交感神経が過剰に活性化し、副交感神経の働きが抑制されやすくなります。その結果、すでに発症している症状が悪化することもあるため、注意が必要です。
症状を少しでも軽減するためには、趣味や休息などで適度にストレスを発散し、心身をリラックスさせる時間を意識的に取り入れることが大切です。
起立性調節障害に関する調査結果
弊協会では、起立性調節障害で悩む方を対象に独自調査を行っております。
調査結果は「起立性調節障害の方へのアンケート調査」でご紹介していますので、ぜひご覧ください。


【参考文献】
小児心身医学会ガイドライン集
起立性調節障害 対応ガイドライン(岡山県庁)
起立性調節障害ガイドライン(大分県版)